內容目錄
Toggle
 〔文章加入收藏〕
〔文章加入收藏〕 本文章經愛知識 iKnowledge依編輯所在地醫療現況及閱讀習慣進行編輯及改寫

我想問問你的想法:「你覺得自己需不需要接受 HIV 或性傳染疾病的篩檢?」
當聽到這個問題時,心裡浮現的第一個想法是什麼呢?
那請再讓我問下一個問題。
「你認為 50 歲以上的熟齡群族需不需要進行 HIV 或性傳染疾病篩檢?」
你可能會想,這可能得視當事人的感染風險來決定。
你也可能會想,熟齡族群的性生活頻率越來越低,真的有這樣的必要嗎?
你也可能想到,那該怎麼跟他們討論 HIV 及相關篩檢?這話題也太尷尬了吧..
無論此刻你心中浮現的答案、想法或是疑問是什麼,都是相當真實而實際的。然而,熟齡族群面臨的醫療、長照等議題都是此時此刻已經發生在我們生活中的事實。也或許可以說,熟齡族群的醫療長照,已是當代無可推諉,需要面對及商訂的現實。
於此同時,熟齡族群也會有 HIV 篩檢、預防、治療等相關需求,在面對這些需求時,政府、公衛及醫療端可以怎樣檢視、看待並回應相關需求呢?本次要分享的這篇研究或許可以成為思考熟齡族群 HIV 相關議題的敲門磚。
在我們繼續與你分享這篇研究之前,我們邀請你先行閱讀 <不可不知的篩檢二三事> 一文,在當中你將可以了解台灣現行 HIV 篩檢的相關建議及執行細則。讓你可以更快銜接這個研究的主題。
這篇發表在《 The Lencet HIV 》上的文獻探討指出,全球熟齡族群的新增感染 HIV 的比率和盛行率正在增加。除此之外並提出警告,可能因為將感染 HIV 的症狀誤判為一般老化的病症,而導致更多鄰近熟齡和熟齡族群已經感染 HIV 卻不自知。
熟齡族群沒有進行 HIV 篩檢的風險
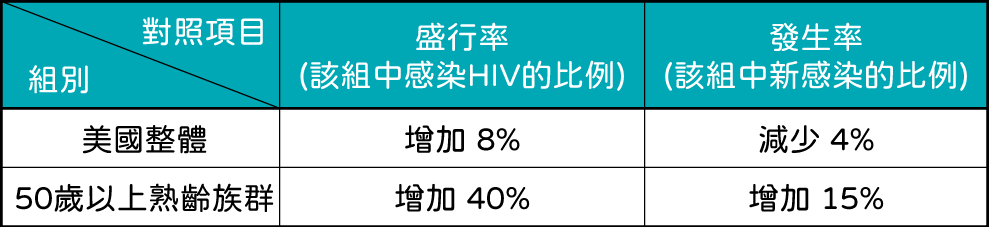
研究作者指出,在 2015 年至 2019 年期間,美國的 HIV 感染總體盛行率增加了 8% ,而發生率則下降了 4%。相較於此,在 50 歲及以上族群(後稱「熟齡族群」)中,盛行率增加了 40%,發生率則增加了 15%。熟齡族群的增加幅度是所有年齡分組中最大的,這很可能是源於不安全的性行為。
耶魯大學醫學院醫學和公衛教授、該篇論文的主要作者 Amy Justice 博士提到:「令人開心的是,在美國,感染者感染 HIV 後的平均餘命超過 50 年( 2013 年有研究指出感染者的平均壽命為 70 多歲,與非感染者相似),感染者的壽命與之前相比已大幅提升。也就是說熟齡族群中已感染 HIV的比例將會同時增加(也就是定義中的「盛行率」提高)。
此外,熟齡夫妻因為很多原因,可能很少使用保險套。例如男性可能因為勃起障礙、女性可能因為已經進入更年期不用擔心懷孕,所以不使用保險套。
以公衛的角度來進行思考,這也意味著感染者將 HIV 傳染給其他人的機會也會跟著提高,特別是已經感染 HIV 卻不自知的感染者。從這樣的角度推論,隨著感染 HIV 盛行率的提高,新增感染 HIV 的比率(發生率)也將隨之提高..」
熟齡族群沒有進行 HIV 的篩檢,將可能讓自身健康面臨更多的風險。 2014 年有研究指出在感染 HIV 後,熟齡感染者比沒有感染 HIV 的熟齡族群更容易罹患多種疾病。

如何促進熟齡族群進行 HIV 篩檢
HIV 篩檢本身其實很簡單,但要邀請民眾進行 HIV 篩檢就沒有那麼容易了。特別是在篩檢前後諮詢的過程中,關於性接觸史的詢問也常讓雙方感到尷尬。更遑論對熟齡族群來說,HIV 通常都不是他們會關心的疾病。
「如果病患一直重複罹患肺炎且找不出原因,那麼為他進行 HIV 篩檢是必要且合理的醫療程序。但實際的狀況是,對醫師來說,可能會想這個病人已經喪偶也沒有約會的對象,就可能不會聯想到感染 HIV 的可能。另一方面,在不尋問病患性接觸史的狀況下,就很難發現肺炎與 HIV 的關連性…醫師們常常為了找出肺炎的病因,為病患做了各式各樣的檢測,但唯獨遺漏 HIV 的篩檢,這個部分我覺得相當不解…」Justice 博士提到。
專家們已經確認了幾種可有效促進熟齡族群了解自身 HIV 感染現況的方法,其中三個最關鍵的方法分別是:
- 將 HIV 篩檢納入熟齡族群固定的檢測項目中
- 在醫療系統上提示醫師要進行 HIV 的篩檢
- 為醫師提供具體可行的邀請篩檢溝通方式
將 HIV 篩檢納入熟齡族群固定的檢測項目中
如果是基於感染風險的考量為民眾進行 HIV 篩檢,這樣制度及思維方式,會讓篩檢的民眾被貼上某種污名化的標籤,並且會錯過許多真正處於感染風險中的熟齡族群。
針對這點,Justice 博士進一步說:「人們通常都會認為比自己年長的人不會喝酒、不會抽煙、不會發生性行為…這也就是為什麼,我們建議應該將 HIV 篩檢納入熟齡族群固定的檢測項目中,而不是基於感染風險評估後才判斷需不需要進行 HIV 篩檢。」
以實際的狀況來說,因為熟齡族群常會因為去性相關科別(如泌尿科)求診而感到尷尬,所以研究團隊建議 HIV 的篩檢應該由家醫科醫生執行。在此之前,美國的醫療及公衛單位已經有為家醫科醫師提供如何談論鴉片類止痛藥物、憂鬱症,及其他一些不是那麼容易討論的疾病議題的經驗。從上述的執行經驗來看,如何從制度面喚起家醫科醫師對 HIV 篩檢的重視將是重要的。
美國疾病及藥物管制局( CDC )已放棄有風險才進行 HIV 篩檢的作法,以美國現在的指引來說,建議 13 至 64 歲的每為民眾都需要接受至少一次的 HIV 篩檢。
在醫療系統上提示醫師要進行 HIV 的篩檢
「家醫科醫師通常會優先處理病患提出的狀況,但有極高的可能就僅止於此。但如果他們在系統上讀到需要針對某種癌症或 HIV 進行篩檢的提示,就可以促動醫師們針對這些提示的項目進行必要的處置。」洛杉磯退伍軍人管理局 (VA) 傳染病專家同時也是該研究的共同作者 Matthew Goetz 說道。
Goetz進一步補充說,如果檢測的結果呈現陽性,(家醫科或性病友善科別)醫師必須在當下就能提供病患對應的處置。例如協助該為民眾快速的轉診到感染科就診,而這也意味著家醫科或其他性病友善科別的醫師們也需要熟悉該醫療系統的感染科醫療團隊。
為醫師提供具體可行的邀請篩檢溝通方式
根據 Goetz 博士的說法,提供醫師篩檢邀請溝通方式將可幫助臨床醫生與病患開啟性接觸史及藥物使用史等敏感的話題,而不是針對特定的病人進行詢問。舉例來說,當一位醫師對求診的病患說:「我們建議每個人一生中至少要接受一次 HIV 的篩檢,而你還沒有做過這個篩檢..」這個溝通方式將有助於篩檢常規化並消除伴隨 HIV 篩檢而來的污名,並可同時降低醫師本身面對這個話題的不安與窘迫。
同時,他也補充說到,這些溝通方式甚至可以延伸到熟齡族群使用 PrEP 的相關議題。例如如何與前來進行 HIV 篩檢,或者感染性病( STI )的病患討論 PrEP 的 HIV 預防方式等。
Justice 博士強調,隨著 HIV 感染者平均壽命漸長,以及熟齡感染 HIV 這些正在全球發生的現象,相關單位應該認真思考如感染者的長照計畫、對衛生及醫療系統的意義,以及需要多少建立多少對應的醫療機構等配套措施。
參考資料:
Amy C Justice, MD, Delayed presentation of HIV among older individuals: a growing problem, THE LENCET HIV, SERIES|AGEING WITH HIV| VOLUME 9, ISSUE 4, E269-E280, APRIL 01, 2022



